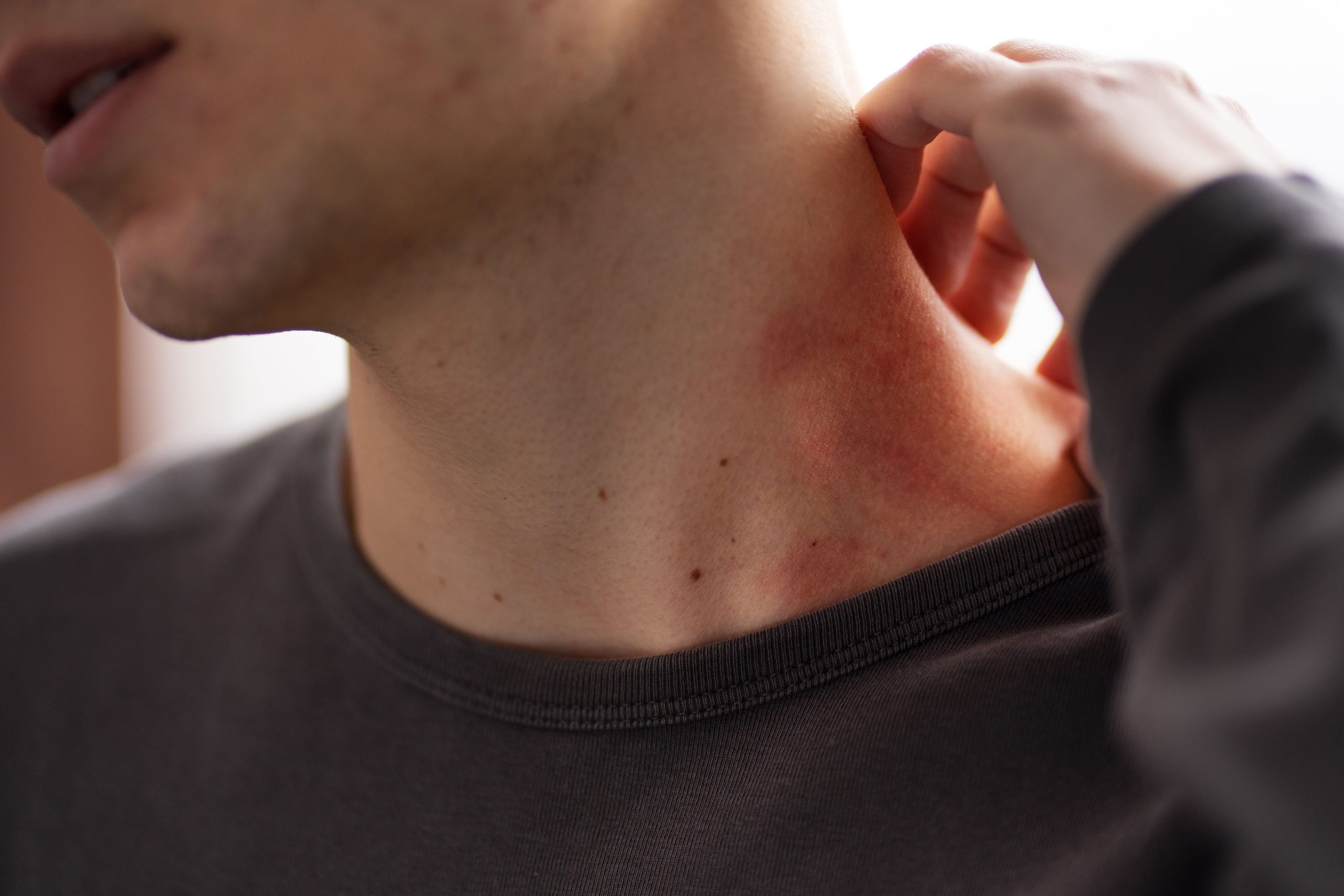
A sensação de coceira, o surgimento de manchas vermelhas ou o inchaço logo após o contato com a água gelada, o vento ou o ar-condicionado podem surgir devido a uma resposta exagerada da pele a temperaturas baixas, o que você pode conhecer como alergia ao frio.
A condição, cujo termo correto é urticária ao frio, acontece quando o organismo libera substâncias inflamatórias, como a histamina, provocando sintomas que podem variar de leves a potencialmente graves.
Segundo a alergista e imunologista Brianna Nicoletti, ela faz parte do grupo das urticárias crônicas induzíveis, que são formas de urticária que aparecem de maneira reprodutível quando a pessoa é exposta a um estímulo específico.
A seguir, vamos entender quais são os sintomas mais comuns, como o diagnóstico é feito e quais cuidados ajudam a evitar crises e complicações.
O que é a alergia ao frio?
A alergia ao frio é o termo popular para a urticária ao frio, uma condição em que a pele reage de forma exagerada à exposição a baixas temperaturas. O contato com água gelada, vento frio, ar-condicionado, objetos frios e até alimentos ou bebidas geladas pode desencadear sintomas poucos minutos depois da exposição.
Apesar do nome popular, a condição não funciona exatamente como uma alergia alimentar clássica, em que existe uma sensibilização IgE-mediada contra uma proteína do alimento.
De acordo com Brianna, o estímulo físico pode levar à ativação de células da pele chamadas mastócitos, com liberação de mediadores inflamatórios, principalmente histamina. O resultado é o surgimento de placas de urticária, coceira e, em alguns casos, inchaço.
Quais os sintomas da alergia ao frio?
Os principais sintomas da urticária ao frio são cutâneos e normalmente aparecem poucos minutos após o contato com baixas temperaturas, como:
- Coceira intensa na pele;
- Vermelhidão nas áreas expostas ao frio;
- Placas elevadas semelhantes à urticária;
- Inchaço nos lábios, mãos ou rosto;
- Sensação de ardência ou calor na pele;
- Descamação ou irritação após a crise.
Em algumas situações, principalmente após mergulhos em água fria ou exposição intensa ao frio, podem surgir sintomas mais graves, como:
- Falta de ar;
- Tontura;
- Queda da pressão arterial;
- Mal-estar;
- Dor abdominal;
- Batimentos acelerados;
- Sensação de desmaio.
A anafilaxia é uma reação alérgica sistêmica potencialmente grave e que precisa de atendimento imediato. Na urticária ao frio, Brianna esclarece que ela é descrita principalmente em situações como nado em água fria, banho frio, exposição intensa ao frio ou ingestão de alimentos/bebidas muito gelados em pacientes suscetíveis.
“Nem toda vermelhidão ou pele ressecada no frio é urticária ao frio. No inverno, é comum a pele ficar seca, irritada ou descamativa. A urticária ao frio, por outro lado, costuma ter padrão de ‘vergões’ ou placas elevadas, que surgem de forma relativamente rápida após a exposição ao frio e desaparecem sem deixar marca fixa”, complementa Brianna.
Por que a alergia ao frio acontece?
Na urticária ao frio, quando uma região do corpo entra em contato com o estímulo, acontece a ativação de células de defesa chamadas mastócitos, presentes na pele e nas mucosas. Segundo Brianna, as células liberam substâncias inflamatórias, como a histamina, os leucotrienos e outros mediadores inflamatórios.
“A histamina faz pequenos vasos da pele dilatarem e ficarem mais permeáveis. Em linguagem simples, é como se o vaso ‘abrisse pequenas portas’, permitindo a saída de líquido para o tecido. Isso forma a elevação típica da urticária, chamada urtica ou vergão. Ao mesmo tempo, a histamina estimula terminações nervosas, causando coceira intensa, ardor ou sensação de queimação”, explica a alergista.
As lesões costumam aparecer poucos minutos após a exposição ao frio e tendem a melhorar quando a pele aquece novamente. No entanto, a intensidade da reação varia de acordo com a sensibilidade de cada pessoa, o tempo de exposição, a temperatura e a área do corpo que entrou em contato com o frio.
Como saber se tenho alergia ao frio?
O diagnóstico da urticária ao frio é feito pela avaliação da história clínica, em que o alergista investiga como os sintomas aparecem, quais situações desencadeiam as reações e qual é a intensidade do quadro.
De acordo com Brianna, um dos testes mais conhecidos para auxiliar no diagnóstico é o teste de provocação ao frio, chamado popularmente de teste do cubo de gelo. Nele, um estímulo frio controlado é aplicado no antebraço por alguns minutos. Depois do reaquecimento da pele, o médico observa se surge uma lesão elevada e com coceira no local.
Em centros especializados, também podem ser utilizados dispositivos padronizados, como o TempTest, que ajudam a identificar o limiar de temperatura capaz de provocar a reação.
Os exames laboratoriais costumam ser solicitados apenas quando existem sinais de doenças associadas, sintomas persistentes, quadros incomuns ou suspeita de causas secundárias.
Importante: os testes devem ser feitos com acompanhamento médico. Não é recomendado tentar realizar testes caseiros, principalmente em pessoas que já apresentaram sintomas mais intensos, como falta de ar ou queda de pressão.
Quem tem maior risco de desenvolver a reação?
A urticária ao frio pode ocorrer em diferentes faixas etárias, mas é mais frequentemente descrita em adolescentes e adultos jovens. A condição pode surgir tanto em pessoas sem histórico alérgico importante quanto em indivíduos que já apresentam outras formas de urticária ou doenças alérgicas.
Na maior parte dos casos, a alergista explica que ela é considerada adquirida e idiopática, em que não existe uma única causa claramente identificada. Em uma minoria dos pacientes, a condição pode estar associada a:
- Infecções;
- Doenças autoimunes;
- Alterações hematológicas;
- Presença de crioproteínas, como as crioglobulinas.
“Por isso, quando a história foge do padrão, quando há sintomas sistêmicos importantes, início muito atípico, sinais constitucionais ou achados laboratoriais suspeitos, o médico pode ampliar a investigação”, complementa.
Como é feito o tratamento?
O tratamento da urticária ao frio depende da gravidade dos sintomas, da frequência das crises e do risco individual de cada pessoa. Segundo Brianna, ele envolve especialmente evitar os gatilhos mais perigosos e utilizar medicamentos que ajudem a controlar a resposta inflamatória da pele.
Os remédios mais usados são os anti-histamínicos, conhecidos popularmente como antialérgicos. Os médicos costumam dar preferência para as versões mais modernas, porque elas causam menos sono e menos efeitos colaterais. Quando os sintomas continuam frequentes, o alergista pode ajustar a dose do medicamento de forma segura.
Em pacientes com sintomas persistentes, o médico pode ajustar as doses dentro das estratégias recomendadas pelas diretrizes, sempre levando em consideração a idade, as comorbidades e a segurança do tratamento.
Nos casos mais difíceis de controlar, principalmente quando a urticária interfere muito na rotina ou existe risco de reações graves, o médico pode indicar outros tratamentos. Um deles é o omalizumabe, um medicamento usado em alguns tipos de urticária crônica e que também pode ajudar pacientes com urticária ao frio mais intensa.
“O acompanhamento também é importante porque a doença pode ter evolução variável. Alguns pacientes melhoram com o tempo; outros mantêm sintomas por anos. O objetivo não é apenas ‘apagar coceira’, mas reduzir risco, devolver qualidade de vida e orientar a pessoa sobre o que é seguro ou não em sua rotina”, esclarece a especialista.
Quais medidas ajudam a prevenir crises no dia a dia?
As medidas de prevenção devem ser adaptadas à sensibilidade de cada pessoa e ao grau de gravidade da condição. Brianna orienta as principais:
- Evitar mudanças bruscas de temperatura, sempre que possível;
- Usar roupas adequadas em ambientes frios, como casacos, luvas, cachecois e proteção para as extremidades do corpo;
- Evitar banhos muito frios, mergulhos em água fria ou entrada súbita em piscina ou mar sem orientação médica;
- Testar a temperatura da água antes do banho ou da piscina, dando preferência para temperaturas mornas;
- Ter cuidado com bebidas muito geladas, sorvetes e alimentos congelados caso existam sintomas na boca ou na garganta;
- Avisar os profissionais de saúde antes de procedimentos que envolvam exposição ao frio, como compressas frias, ambientes muito refrigerados ou uso de soluções geladas;
- Não nadar sozinho em caso de diagnóstico ou suspeita de urticária ao frio.
Em pessoas com histórico de reações mais graves, o alergista pode orientar o uso preventivo de remédios e discutir a necessidade de ter adrenalina autoinjetável para situações de emergência.
Quando ir ao médico?
É importante procurar avaliação médica quando os sintomas aparecem de forma repetida após a exposição ao frio, principalmente se houver:
- Falta de ar;
- Rouquidão;
- Sensação de garganta fechando;
- Tontura;
- Desmaio;
- Confusão mental;
- Palidez;
- Queda de pressão;
- Urticária espalhada pelo corpo;
- Inchaço importante no rosto, na língua ou na garganta.
Confira: Mofo em casa: por que ele piora as alergias respiratórias?
Perguntas frequentes
1. Alergia ao frio tem cura?
Não existe uma cura definitiva na maioria dos casos, mas os sintomas podem ser controlados com medicamentos e prevenção. Em muitos pacientes, a condição desaparece espontaneamente após alguns anos.
2. Quem tem alergia ao frio pode tomar banho gelado?
Não é recomendável. O contato súbito com a água fria pode desencadear placas de urticária por todo o corpo e, em casos graves, levar ao choque anafilático.
3. A alergia ao frio é contagiosa?
Não. É uma reação do sistema imunológico do próprio indivíduo e não é transmitida pelo contato ou pelo ar.
4. Posso desenvolver essa alergia depois de adulto?
Sim. Embora possa surgir na infância, é comum que a urticária ao frio apareça em jovens adultos, muitas vezes sem uma causa aparente.
5. Beber água gelada é perigoso para quem tem essa condição?
Sim. Pode causar inchaço (angioedema) nos lábios, língua e, mais gravemente, na glote, dificultando a respiração.
6. Exercício físico no frio piora a alergia?
Pode piorar. A combinação de suor (que esfria a pele ao evaporar) e o ar frio ambiente aumenta o risco de crises.
7. Qual a temperatura que dispara a alergia?
Varia para cada pessoa. Alguns reagem abaixo de 4°C, enquanto outros mais sensíveis apresentam sintomas em temperaturas amenas, como 15°C ou 20°C.
8. Como me proteger no inverno?
Use roupas em camadas, proteja extremidades com luvas e cachecóis, e evite mudanças bruscas de temperatura (choque térmico).
9. Quem tem alergia ao frio pode comer sorvete?
Deve-se ter muito cuidado. O contato do gelado com a garganta pode causar edema de glote. Se houver histórico de inchaço na boca, o consumo deve ser evitado.
Confira: Entenda como funciona a alergia alimentar e o que fazer